中国医学科学院皮肤病医院 性病科 李赛 苏晓红(主任医师)
淋球菌耐药离我们多远
淋病奈瑟菌(淋球菌)是常见的性传播疾病──淋病的致病菌。淋球菌耐药是自20世纪30年代抗生素用于淋病治疗以来,感染者和医生们不得不周期性面对的问题。历史规律显示,每间隔10~20年,在单药治疗的国家和地区便会出现对当时使用的抗生素耐药的淋球菌,并迅速在全球范围内播散,致使该药物不得不退出淋病治疗领域。
淋球菌自身基因组的高频变异及所处的复杂微生物环境是其强大的耐药进化能力的分子基础。淋球菌几乎利用了所有已知的耐药机制:产生抗生素灭活酶,改变抗生素作用靶点,增加抗生素外排并减少内流等。而抗生素的不规范使用和人群性行为模式的改变也为淋球菌耐药菌株的出现和播散提供了便利条件。
继磺胺类、青霉素、四环素、喹诺酮类抗生素惨遭被耐药淋球菌“淘汰”的厄运后,目前被普遍使用的广谱头孢菌素正面临着相同的威胁。头孢曲松(一种肌注的广谱头孢菌素)250毫克或大观霉素2克是我国现行指南推荐的无并发症淋病的治疗方案。虽然大观霉素治疗淋病失败的病例在我国仅有个案报道,迄今尚未见头孢曲松治疗失败的淋病病例报道,但我院性病门诊及国内多个监测哨点近年来的耐药监测数据均提示,淋球菌对头孢曲松的敏感性呈下降趋势。
可以预见的是,若缺乏新的可安全有效用于临床的防治方案,淋球菌必将突破目前的药物防线,“无法杀灭”的淋球菌将会成为巨大威胁。
淋球菌耐药有多可怕
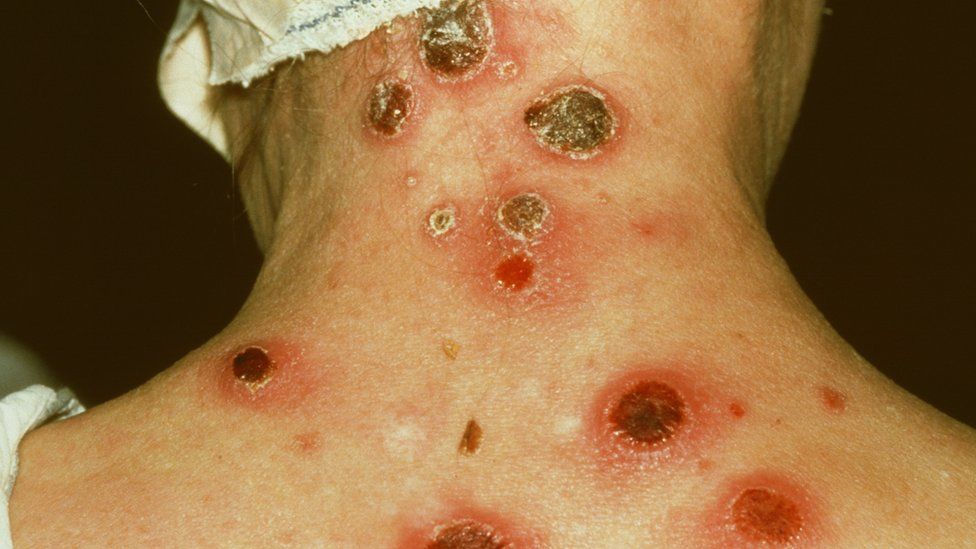
从个体角度讲,淋球菌耐药所导致的持续带菌状态,可能使感染在局部蔓延或血行播散。导致附睾炎、精囊炎、播散性淋球菌感染等近期并发症;以及不孕、慢性盆腔炎症、异位妊娠等远期生殖系统不良事件。此外,作为促进艾滋病病毒(HIV)感染的独立危险因素,淋球菌感染时程的延长无疑会增加HIV感染的风险。
从群体角度讲,淋球菌耐药使得传染源的消除成为空谈。青霉素高度耐药淋球菌株的出现曾直接导致了淋病小规模的社区流行。目前,全球有5株头孢曲松高水平耐药淋球菌株被确认,所幸这些菌株尚未发现区域内或国际间播散的迹象。值得注意的是,其中两种耐药菌株分别分离自女性性工作者和男男性行为者,高传播频率人群的耐药菌携带提示了潜在的传播风险。如果耐头孢曲松菌株流行,大大增加淋病的医疗成本。
如何应对淋球菌耐药
判定并妥善处理淋球菌耐药导致的治疗失败是耐药防控的关键,也是感染者及其性伴最为关心的问题。治疗后(培养法3天后,核酸扩增试验2周后)再次出现淋球菌阳性结果的患者,应进行详尽的病史回顾,排除因再次接触感染、其他药物干扰、注射操作不当等原因导致的治疗失败。如不存在上述情况,并已留存治疗前/后菌株,可进一步行药敏试验和基因型分析。两次菌株基因型一致且至少后续分离株对治疗药物的敏感性减低,可判定为可能的耐药所致治疗失败病例。此时应予以高度重视,尽可能参考药敏结果调整复治方案,重复以上的随访判愈流程,直至淋球菌被完全清除。
值得强调的是,症状缓解或持续并不能作为判断治疗成功与否的依据。一者,一些感染者虽然存在淋球菌的持续感染,但却没有症状表现(处于带菌状态),比如女性患者及咽部感染淋球菌的患者;再者,尿道炎症状无明显缓解有可能是由未治愈的合并感染所致,并非淋球菌本身未被清除。
淋球菌感染者应遵照医生的治疗建议,接受规范的治疗,避免自行超处方用药,应及时与医师交流病情,并按约定时间随访,配合完成取材、相应的病原体检查及性伴追踪,在医师治愈前,应严格避免性接触。
专家介绍
苏晓红,中国医学科学院皮肤病医院(研究所) 性病科主任、主任医师。临床擅长性传播疾病、女性生殖道感染和外生殖器部位皮肤病的诊治,亦擅长其他常见皮肤病如痤疮、玫瑰痤疮、斑秃、湿疹、银屑病等的诊治。